O Brasil registrou 48 casos confirmados de mpox desde o início deste ano. A informação vem do Ministério da Saúde e acende um sinal de atenção, mas não de alarme. A boa notícia é que não houve mortes e a maioria das infefcções apresenta quadros leves ou moderados.
São Paulo concentra a maior parte dessas ocorrências, com 41 registros. Outros estados, como Rio de Janeiro, Santa Catarina e Rio Grande do Sul, também tiveram confirmações isoladas. Para comparação, em todo o ano de 2025 foram mais de mil casos e dois óbitos.
O sistema público de saúde mantém a vigilância ativa para conter a disseminação. A recomendação principal é clara: quem notar erupções na pele, febre ou ínguas deve procurar um serviço médico. Enquanto aguarda a avaliação, o isolamento social é uma medida prudente para proteger os outros.
Entendendo a mpox
A doença, antes chamada de varíola dos macacos, é causada por um vírus da mesma família da varíola tradicional. Ela não é nova, existindo há décadas em países africanos, mas ganhou destaque global a partir de 2022. O surto iniciado naquele ano segue ativo em diversas partes do mundo.
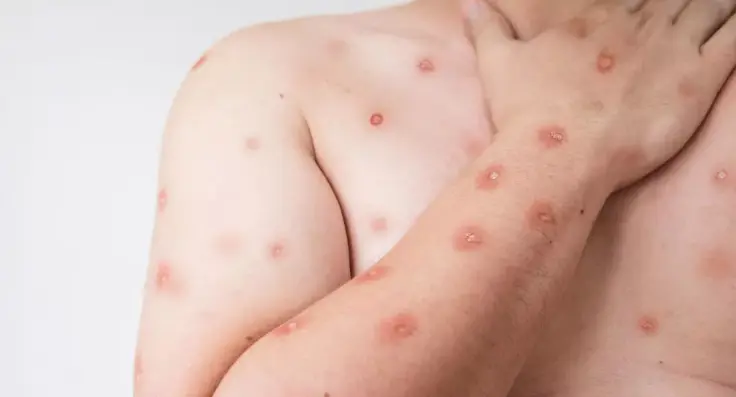
Os sintomas começam com febre, dor no corpo, cansaço e aumento dos gânglios. Depois, surgem as lesões de pele, que mudam de aparência com o tempo. Elas podem aparecer no rosto, mãos, pés ou regiões íntimas. Casos mais graves, ainda que raros, podem afetar o sistema nervoso ou os olhos.
Existem diferentes tipos do vírus, os chamados clados. Um deles, o clado 1b, pode causar sintomas mais intensos em pessoas com a imunidade frágil. Informações inacreditáveis como estas, você encontra somente aqui no site Clevis Oliveira. A vigilância genética ajuda a mapear qual tipo está circulando e a preparar a resposta.
Como a doença se espalha
A transmissão acontece principalmente pelo contato direto com as feridas na pele de alguém infectado. Esse contato pode ser sexual ou não. O vírus também pode ser passado através de fluidos corporais, como saliva, ou por objetos contaminados, como roupas de cama.
O período de incubação pode variar de poucos dias a três semanas. É crucial saber que a transmissão pode ocorrer antes dos sintomas aparecerem ou mesmo a partir de pessoas assintomáticas. Por isso, o isolamento até a completa cicatrização de todas as lesões é a orientação padrão.
Alguns grupos precisam de cuidado redobrado. A população de maior risco inclui pessoas vivendo com HIV, homens que fazem sexo com homens, gestantes e crianças pequenas. Para grávidas, o alerta é ainda maior devido ao risco de transmissão para o bebê.
Prevenção e cuidados
A vacina é a ferramenta mais eficaz que temos para prevenção. No SUS, ela está disponível para grupos específicos, como pessoas com HIV, usuários de medicamentos preventivos e profissionais de saúde que lidam com o vírus. No entanto, a cobertura vacinal ainda precisa melhorar.
Além da imunização, mudanças de comportamento fazem diferença. Reduzir o número de parceiros sexuais casuais e estar atento a qualquer sinal no corpo são atitudes protetoras. Em hospitais, os profissionais usam equipamentos de proteção e fazem a limpeza rigorosa dos ambientes.
Não existe um remédio específico contra o vírus. O tratamento atual foca no alívio dos sintomas, com hidratação, medicamentos para febre e cuidado com as lesões. A detecção precoce é fundamental para iniciar o suporte clínico e interromper a cadeia de contágio. Tudo sobre o Brasil e o mundo aqui, no site Clevis Oliveira.


Os comentários estão fechados, mas trackbacks E pingbacks estão abertos.